अकर्मण्य राजनीतिक नेतृत्व, स्वार्थी स्वास्थ्य अधिकारीहरू र भ्रष्ट अस्पताल नेतृत्वको अदृश्य साँठगाँठमा चार–चार वर्षदेखि चिकित्सक/स्वास्थ्यकर्मीको पदपूर्ति रोकिएको छ। परिणाम; सामान्य उपकरण चलाउने दक्ष स्वास्थ्यकर्मी नभएकै कारण समेत अस्पताल पुगेका बिरामीले पनि ज्यान गुमाउनु परेको छ। जनस्वास्थ्यमाथि भइरहेको ज्यानमारा खेलको कथाः
रुद्र पंगेनी, खोज पत्रकारिता केन्द्रका लागि
कोरोनाभाइरस (कोभिड–१९) संक्रमणको दोस्रो लहर आउनुअघि नै कैलालीको टीकापुर अस्पतालले सातवटा भेन्टिलेटर जुटायो। तर, भेन्टिलेटर चलाउने जनशक्ति र क्रिटिकल केयरका चिकित्सक नहुँदा समयमै अस्पताल पुगेका संक्रमितले पनि ज्यान गुमाए। गएको जेठसम्म कोरोना संक्रमणकै कारण अस्पतालमै ४६ जनाको मृत्यु भयो। टीकापुर अस्पतालका अध्यक्ष दीपक रावल भन्छन्, “हामीसँग उपकरण थियो तर, डाक्टर पाएनौं। भेन्टिलेटर चलाउने जनशक्ति नहुँदा धेरैलाई बचाउन सकिएन।”
अस्पतालमा एनेस्थेसियोलोजिस्ट समेत ८ जना विशेषज्ञ चिकित्सक र चार जना मेडिकल अफिसरको (सरकारी) दरबन्दी छ, तर वर्षौंदेखि रिक्त। करारमा चिकित्सक नियुक्त गर्न अस्पतालले पटक–पटक सूचना जारी गर्यो, तर आवेदन नै परेन। रावलले थपे, “डाक्टर नपाएपछि केन्द्र र प्रदेश सरकारलाई गुहार्यौं। तर, आश्वासन बाहेक केही पाएनौं।”
दातृ संस्थाको सहयोग, दुईवर्षे छात्रवृत्ति करार, आमा सुरक्षा जस्ता विभिन्न कार्यक्रम र स्थानीय सरकारको सहयोगमा करारमा नियुक्त चिकित्सकबाट चलेको छ– टीकापुर अस्पताल। मेडिकल सुपरिन्टेन्डेन्ट रेमकुमार राई भन्छन्, “छात्रवृत्ति र करारका चिकित्सकबाट मात्रै स्वास्थ्य सेवा दिगो र भरपर्दो हुँदैन।”
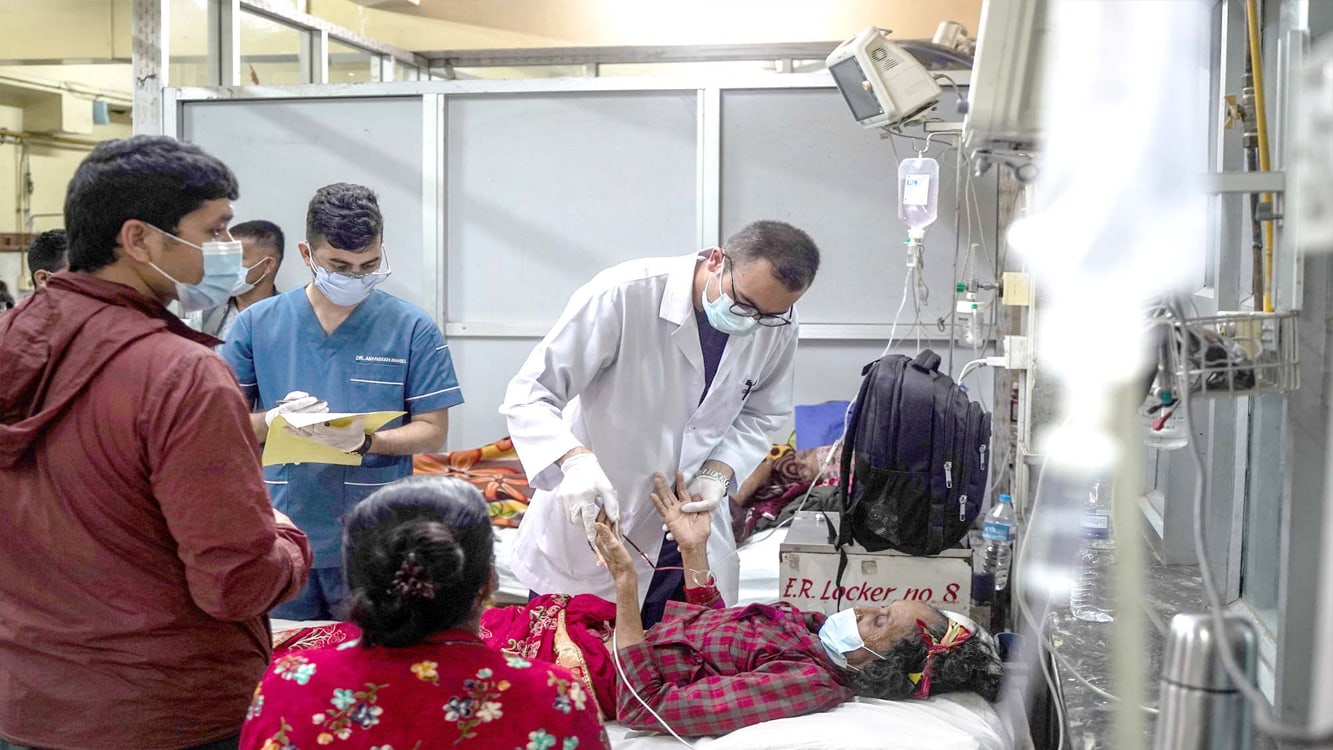
वीर अस्पताल, काठमाण्डौं । तस्वीरः विजय गजमेर
टीकापुर अस्पतालको यो अवस्था देशभरका सरकारी तथा सामुदायिक अस्पतालहरूको साझा यथार्थ हो। पछिल्ला केही वर्षका महालेखा परीक्षकको कार्यालयको प्रतिवेदन केलाउँदा पाइन्छ, देशभरका सरकारी अस्पतालमा उल्लेख्य संख्यामा चिकित्सकको दरबन्दी वर्षौंदेखि रिक्त छ।
लोक सेवा आयोग मार्फत गरिनुपर्ने पदपूर्ति गएको चार वर्ष यता हुनसकेको छैन। चिकित्सक नियुक्त गर्ने मुख्य निकाय स्वास्थ्य मन्त्रालय– २०७४ सालमा मुलुक संघीय अभ्यासमा गएपछि स्वास्थ्यकर्मीको दरबन्दी मिलान नसकिएको बहानामा अडिएर बसेको छ।
कतिपय अस्पतालले आफ्नै खर्चमा करारका चिकित्सक नियुक्त गरे पनि बढेको खर्चको बोझ बिरामीमाथि नै थोपर्दै आएका छन्। संयुक्त राष्ट्रसंघ बाल कार्यक्रम (युनिसेफ) र युरोपियन युनियनले गएको असारमा सार्वजनिक गरेको स्वास्थ्योपचारको खर्च सम्बन्धी अध्ययन प्रतिवेदनमा आम नेपाली परिवारले आफ्नै खर्चबाट ५० प्रतिशतभन्दा बढी उपचार खर्च व्यहोर्ने गरेको उल्लेख छ। स्वास्थ्य सेवा विभागका पूर्वमहानिर्देशक सुशीलनाथ प्याकुरेल भन्छन्, “यसको अर्थ करदाताले तिरेको करबाट जनताको उपचार भइरहेको छैन।”
अस्पताल पुगेर पनि जोगिंदैन ज्यान
गएको १ असारसम्म देशभर कोरोना संक्रमणबाट ८ हजार ५०६ जनाले ज्यान गुमाए। तीमध्ये ९२ प्रतिशतको मृत्यु अस्पतालमा भयो। तथ्याङ्क पत्रकारिता केन्द्र (सीडीजेएन) नामक संस्थाको सहयोगमा अनलाइन न्यूज पोर्टल नेपाल लाइभमा प्रकाशित रिपोर्ट अनुसार पाँच प्रतिशत (५०६ जना) ले घरमा ज्यान गुमाए भने अस्पताल लैजाँदै गर्दा बाटोमा र आइसोलेसन सेन्टरमा ज्यान गुमाउने एक प्रतिशतभन्दा थोरै छन्।
बेलैमा अस्पताल पुगेका संक्रमितको पनि ज्यान जानु पछाडिका धेरै कारणमध्ये अस्पतालमा आईसीयू, भेन्टिलेटर जस्ता अत्यावश्यक पूर्वाधार पर्याप्त नहुनु त हुँदै हो, पूर्वाधार भएको ठाउँमा पनि विशेषज्ञ चिकित्सकको अभाव अर्को ठूलो समस्या हो। त्रिवि शिक्षण अस्पताल सघन उपचार कक्षका इन्चार्ज डा.सुवास आचार्य भन्छन्, “जनसंख्याको अनुपातमा आईसीयू र भेन्टिलेटरको संख्या धेरै कम छ, त्यसलाई चाहिने जनशक्ति झनै न्यून छ।
स्वास्थ्य मन्त्रालयका अनुसार अहिले देशभरका सरकारी अस्पतालमा कायम विशेषज्ञ चिकित्सकको ७९३ वटा दरबन्दीमध्ये ७० प्रतिशत पद रिक्त छ। चिकित्सा शिक्षामा स्नातक (एमबीबीएस) गरेका चिकित्सकको दरबन्दी ८९० भए पनि २५ प्रतिशत पद रिक्त छ। र, पदपूर्ति भएकै संख्याको १५ प्रतिशतचाहिं अध्ययन विदामा छ।
यो आँकडाबाट स्पष्ट छ, एक त दरबन्दी नै कम छ, त्यसमाथि दरबन्दीको आधाजसो चिकित्सकले मात्रै सेवा दिइरहेका छन्। (हे.चार्ट– २, ३ र ४) महालेखा परीक्षकको वार्षिक प्रतिवेदन २०७७ ले पनि स्वीकृत दरबन्दीमा पदपूर्ति नहुँदा बिरामीलाई अन्यत्र रेफर गर्नु परेको, त्यसै कारण सेवा प्रवाहमा असर परेको उल्लेख गरेको छ।
यता हाहाकार, विदेशतिर लर्को
चिकित्सकको यो हाहाकारका बीच पनि दरबन्दी बढाउन त के, भएकै दरबन्दीमा पदपूर्तिका लागि लोकसेवा आयोग मार्फत विज्ञापन नखुलेको चार वर्ष भइसकेको छ। पछिल्लो पटक २०७४ सालमा १०० जना चिकित्सक माग गरिए यता एकजना पनि स्थायी चिकित्सक सरकारी अस्पतालमा थपिएका छैनन्।
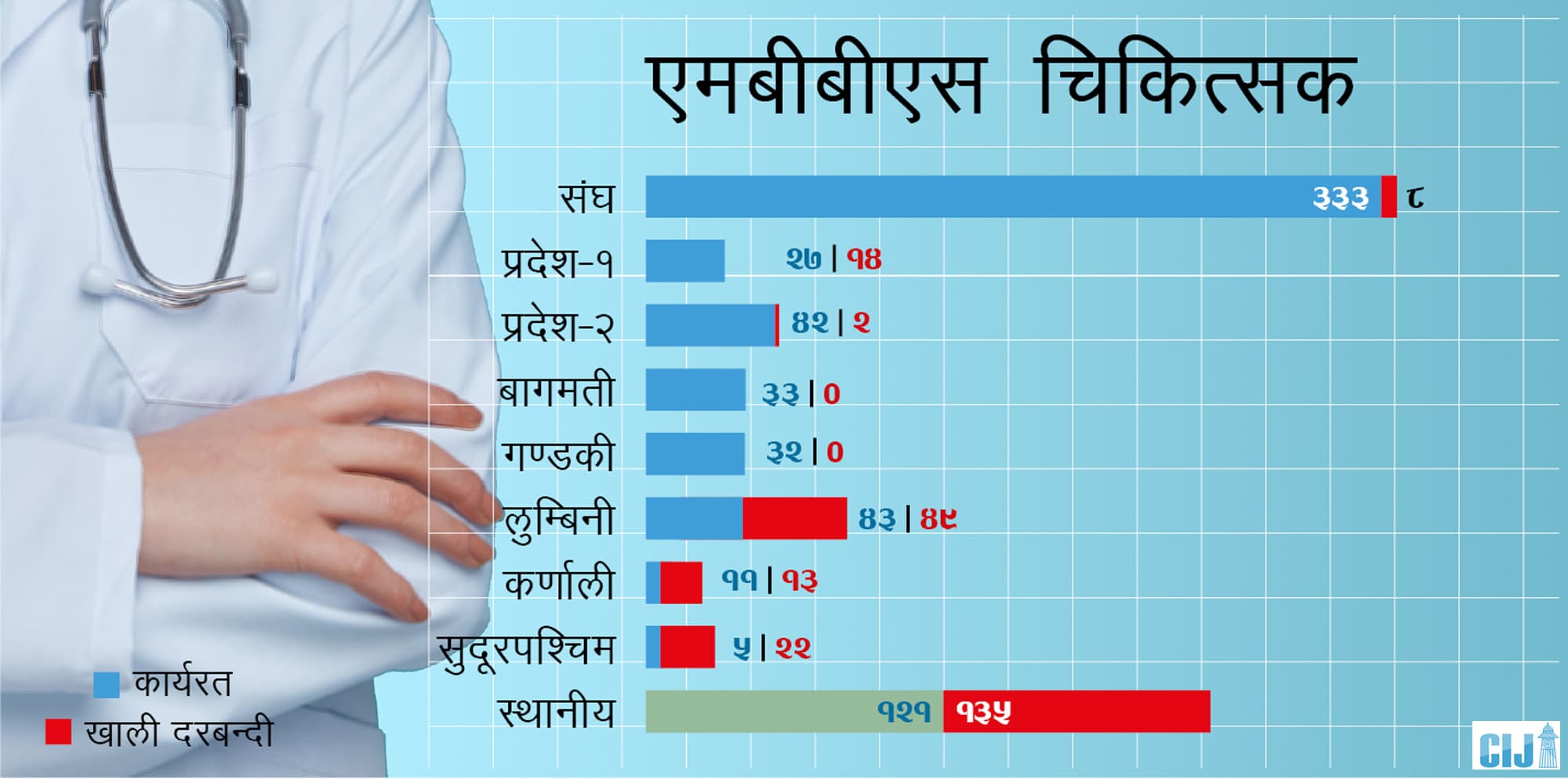
स्रोत: स्वास्थ्य मन्त्रालयबाट प्राप्त स्वास्थ्यकर्मीको दरबन्दी र कार्यरत जनशक्तिको तथ्यांकलाई बिश्लेषण गरी तयार पारिएको । चार्ट– ३
परिणाम; सरकारी सेवामा प्रवेश गर्न नपाएपछि छात्रवृत्तिमा पढेका चिकित्सकहरू समेत धमाधम विदेशिन थालेका छन्। सरकारी सेवा प्रवेशपछि स्नातकोत्तर (एमडी/एमएस) पढ्न पाइने आकर्षण भए पनि लोकसेवा परीक्षा नै नखुल्दा विदेशिनेहरूको संख्या बढेको हो।
हाम्रो रिपोर्टिङका क्रममा सरकारी तथा निजी अस्पतालमा कार्यरत र केही विदेशिएका चिकित्सक समेत १५ जनासँग कुरा गर्दा पछिल्लो चार वर्षमा छात्रवृत्ति पाएर एमबीबीएस उत्तीर्ण झण्डै १६०० चिकित्सकमध्ये एउटा उल्लेख्य हिस्सा विदेशिइसकेको छ। त्यसबाहेकका चिकित्सक, जो न्यून तलब सुविधामै भए पनि निजी अस्पतालमा काम गरिरहेका भेटिए – विदेश जाने तयारी गरिरहेका छन्।
२०७६ माघमा प्रकाशित खोज पत्रकारिता केन्द्रको रिपोर्टले सरकारी छात्रवृत्तिमा पढेकामध्ये ५० प्रतिशतभन्दा बढी चिकित्सक विदेशिएको खुलासा गरेको थियो। लोकसेवा आयोग मार्फत विज्ञापन खुल्न छाडेपछि बढेको चिकित्सक विदेशिने क्रम कोरोना महामारीमा झन् तीव्र भयो। सरकारी चिकित्सक संघ, नेपाल (गोडान) का महासचिव डा.कीर्तिपाल सुवेदी भन्छन्, “लोकसेवा नखुलेकै कारण पछिल्लो समय विशेषज्ञ चिकित्सक समेत विदेशिने क्रम बढेको छ।”
देशभित्रै छात्रवृत्तिमा पढेका चिकित्सकलाई अमेरिका, क्यानडा र बेलायत लगायत मुलुकले उच्च शिक्षा लगायत आकर्षक सुविधा दिएर लैजान थालेका छन्। पछिल्लो चार वर्षमा करीब ४०० जना त एमडी पढ्न अमेरिका मात्र पुगेको अनुमान छ। यसबाहेक क्यानडा र बेलायत जाने डाक्टरको संख्या समेत उल्लेख्य छ।
जाने चाप कति छ भने यो वर्ष कोरोना महामारीका कारण अन्तर्राष्ट्रिय उडान र भिसा आवेदन बन्द भए पनि अमरिकी दूतावासले विशेष व्यवस्था गरेपछि करीब १०० जना चिकित्सक असारको पहिलो साता चार्टर्ड उडानबाट अमेरिका गए। तीमध्येकै किष्ट मेडिकल कलेजबाट सरकारी छात्रवृत्तिमा एमबीबीएस उत्तीर्ण एक चिकित्सकले जानुुअघि हामीलाई भने, “जुलाई १ बाट पढाइ शुरू हुँदैछ, अमेरिकामा कोरोनाले असहज भए पनि जाने नै भयौं।” गत वर्ष पनि कोरोना महामारीकै बीच चिकित्सकहरू यसैगरी अमेरिका गएका थिए।
चिकित्सा शिक्षा सम्बन्धी राष्ट्रिय नीति तर्जुमा उच्चस्तरीय कार्यदल २०७२ का अध्यक्ष केदारभक्त माथेमा भन्छन्, “छात्रवृत्तिमा पढेका डाक्टर यसरी विदेशिने हो भने त देशको स्वास्थ्य क्षेत्रमा भइरहेको लगानी बालुवामा पानी सावित हुन्छ। उसलाई छात्रवृत्तिमा पढ्न दिएकै देशमै बसेर सेवा दिन्छ भनेर हो नि !”
सरकारी पदपूर्तिमा रहेको ढिलाइसँगै कायम न्यून तलब सुविधा पनि अर्को कारण छ– चिकित्सक विदेशिनुमा। एमबीबीएस उत्तीर्ण नयाँ चिकित्सकलाई निजी अस्पतालले दिने तलब भनेको सामान्यतः रु.३० हजारदेखि ४० हजार हो।
समायोजनको ‘इन्द्रजाल’
मुलुक संघीय संरचनामा गएपछि २०७५ चैतमा गरिएको समायोजनपछि ८२ प्रतिशत (२२ हजार १०३ जना) स्वास्थ्यकर्मी स्थानीय तहमा, प्रदेशमा ८.६ प्रतिशत (२ हजार ३०८ जना) र संघमा ८ प्रतिशत (२ हजार १५१ जना) स्वास्थ्यकर्मी कार्यरत छन्।

टेकु अस्पताल, काठमाडौं । तस्वीरः दिपक अधिकारी
संघ, प्रदेश र स्थानीय तहमा २४२ जना विशेषज्ञ चिकित्सक र ६६५ मेडिकल अधिकृत सहित करीब २६ हजार स्वास्थ्यकर्मीको पद मिलान २०७५ चैतमै सकिएको हो। तर, स्वास्थ्य मन्त्रालय भने पद मिलानमा परेको गुनासो व्यवस्थापन गर्ने काम बाँकी रहेको भन्दै रिक्त दरबन्दीमा समेत भर्ना माग नगरी बसेको छ।
मन्त्रालयका प्रवक्ता डा.कृष्णप्रसाद पौडेल समायोजन शुरू भएदेखि स्थायी डाक्टरको भर्ना नखुलेको स्वीकार्दै भन्छन्, “पदहरू खाली हुँदा स्वास्थ्य सेवा नै प्रभावित र विभाजित भएको छ।”
पदपूर्ति रोकिनुको कारण सोध्दा पौडेलले प्रशासन महाशाखाका तत्कालीन सहसचिव दामोदर रेग्मीसँग कुरा गर्न सुझाए। असारमै सचिवमा बढुवा हुनुअघि रेग्मीले समायोजनबारे परेका गुनासा सम्बोधन गर्न बाँकी रहेकाले लोकसेवा आयोगसमक्ष माग नगरेको जिकिर गर्दै भनेका थिए, “संघमा दरबन्दीको ५ प्रतिशत जतिले अवकाश पाउने हुँदा भदौ महीनासम्म १५० जना जतिको माग गर्नेछौं।”
तर, संघमा भन्दा धेरै स्वास्थ्यकर्मी प्रदेश र स्थानीय तहमा छन्। नयाँ खुलेका सबै प्रदेश लोकसेवा आयोगहरू पदपूर्ति गर्न तयार भइसकेका छैनन्। कोभिड–१९ को पहिलो लहरमै दूरदराजमा जनशक्ति अभावले मानिस मरिरहँदा संघीय सरकारले चिकित्सक पठाउन सकेन। र, मूल कारण स्वास्थ्यकर्मीको नियुक्ति रोकिएको विषय नै लुकाउन खोज्यो।
उता कोरोना उपचारमा कठिनाइ भोगेका केही स्थानीय तह र प्रदेशले भने स्वास्थ्यकर्मी भर्ना गरिदिन प्रदेश लोकसेवा आयोगसमक्ष लेखेर पठाइसकेका थिए। र, २०७७ असोजमा लुम्बिनी र मंसीरमा वागमती प्रदेश लोकसेवा आयोगले स्वास्थ्यसेवाका विभिन्न पदहरूमा विज्ञापन गरे पनि। तर, आफूले स्वास्थ्यकर्मी नियुक्त गर्न चासो नदेखाएको संघीय सरकारले प्रदेशहरूले विज्ञापन गर्दा उल्टै भाँजो हाल्ने काम गर्यो। २०७७ को मंसीर दोस्रो साता स्वास्थ्य सचिव लक्ष्मण अर्यालले सबै प्रदेश लोकसेवा आयोगहरूलाई स्वास्थ्य क्षेत्रको समायोजन नसकिएको भन्दै विज्ञापन नगर्न पत्र पठाए। लुम्बिनी प्रदेशको लोकसेवा आयोगका सदस्य बाबुराम गौतम भन्छन्, “कोरोना महामारीका बेला प्रदेश र स्थानीय तहमा स्वास्थ्यकर्मी पनि नपठाउने, नियुक्ति पनि गर्न नदिने दोहोरो चरित्र देखायो, संघीय स्वास्थ्य मन्त्रालयले।”
यद्यपि लुम्बिनी र वागमती प्रदेशका लोकसेवा आयोगले मन्त्रालयको पत्रलाई वास्ता गरेनन्। वागमतीमा लिइएको परीक्षा अन्तर्गत नर्स, अहेव र ल्याब टेक्निसियनको अन्तिम नतिजा आउन बाँकी छ। आयोगमा माग आएको ९ जना मेडिकल अधिकृतसहित कुल २६ पदमा अब प्राथमिकता साथ विज्ञापन गरिने आयोगका अध्यक्ष सुरेशमान श्रेष्ठ बताउँछन्। उता लुम्बिनी प्रदेश लोकसेवा आयोगले गत असोजमा ४९ जना मेडिकल अधिकृत, ७ जना नर्सिङ अधिकृत, ५ जना फिजियोथेरापिष्ट र ५ जना मेडिकल ल्याब अधिकृतको माग गर्दै निकालेको सूचना सर्वोच्च अदालतमा दायर रिटका कारण ‘यथास्थितिमा’ छ।
प्रदेश–२ को लोकसेवा आयोगले जेठ अन्तिम साता केही विज्ञापन गरेको छ, तर त्यस अनुसार नियुक्ति गर्न महीनौं लाग्नेछ। अन्य प्रदेशका आयोगहरूले भने कामै शुरू गरेका छैनन्। लुम्बिनी प्रदेश लोकसेवा आयोगका सदस्य गौतम भन्छन्, “थुप्रै स्थानीय तह र प्रदेशका अस्पतालले महामारीका बेला करारमा डाक्टर नियुक्त गर्न खोजे पनि आवेदन परेनन्। स्थायी नियुक्ति खोलेको भए वृत्ति–विकास हुने देखेर आउँथे तर, संघीय सरकारले नै विज्ञापन गर्न रोकेको छ।”
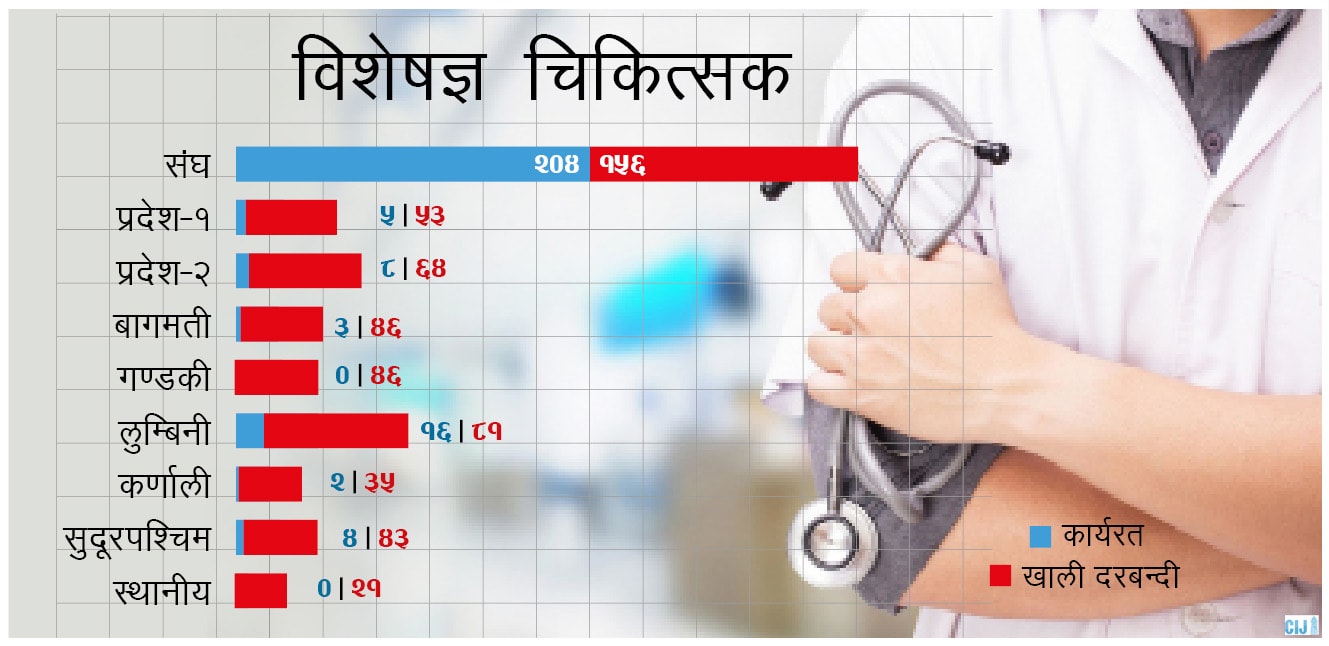
स्रोत: स्वास्थ्य मन्त्रालयबाट प्राप्त स्वास्थ्यकर्मीको दरबन्दी र कार्यरत जनशक्तिको तथ्यांकलाई बिश्लेषण गरी तयार पारिएको । चार्ट– २
पछिल्लो चार वर्षमा डा.पुष्पा चौधरी, रामप्रसाद थपलिया, यादवप्रसाद कोइराला, लक्ष्मण अर्याल समेत गरी स्वास्थ्य मन्त्रालयमा चार जना सचिव फेरिए। अहिले डा. रोशन पोखरेल सचिव छन्। यसबीचमा भानुभक्त ढकाल, हृदयेश त्रिपाठी, शेरबहादुर तामाङ र कृष्णगोपाल श्रेष्ठ स्वास्थ्यमन्त्री भए, अहिले उमेश श्रेष्ठ स्वास्थ्य राज्यमन्त्री छन्। तर, कसैले पनि रोकिएको पदपूर्ति अघि बढाउने प्रयास गरेनन्।
हामीले यसबारे जिज्ञासा राख्दा मन्त्रालयको नीति, योजना तथा अनुगमन महाशाखा प्रमुख डा.गुणराज लोहनीले ‘जनशक्ति अभावको समस्या मात्रै देखाइएको तर, मन्त्रालयले जिल्ला र प्रदेशमा पठाएका जनशक्तिबारे कहींकतै चर्चा नगरिएको’ भनेर उल्टै आक्रोश पोखे। चार वर्षसम्म स्वास्थ्यमा जनशक्ति भर्ना किन रोकियो भन्ने प्रश्नमा उनी भन्छन्, “लोकसेवा आयोगमा अध्यक्ष लगायत पदाधिकारी रिक्त भएकाले स्वास्थ्यकर्मीको नियुक्तिका लागि गर्नुपर्ने जाँच रोकिएको हो।”
लोहनीले दाबी गरे पनि स्वास्थ्य मन्त्रालयले आयोगमा चिकित्सक पदपूर्तिका लागि माग नै गरेको छैन। त्यसमाथि आयोगका पदाधिकारी रिक्त भएको केही समयअघि मात्र हो। आयोगका सूचना अधिकारी देवीप्रसाद सुवेदी भन्छन्, “पाँच वर्षयता स्वास्थ्य मन्त्रालयबाट कुनै पनि माग आएको छैन।”
सरकारी चिकित्सक संघ (गोडान)का महासचिव डा. कीर्तिपाल सुवेदीको दाबीमा संघ मातहत राखिनुपर्ने स्वास्थ्य सेवालाई तीन तहमा बाँडिएपछि समस्या आएको हो। स्वास्थ्य सेवा विभागका पूर्वमहानिर्देशक डा.सुशीलनाथ प्याकुरेल पनि विशिष्ट सेवा अन्तर्गत रहेको स्वास्थ्य सेवालाई निजामती सेवामा गाभेर ‘पञ्चायतकालमा पुरार्याइएको’ आरोप लगाउँदै भन्छन्, “२०४८ सालमा स्वास्थ्य सेवा ऐन मार्फत यसलाई विशिष्ट सेवा भनियो। अहिले समायोजन पश्चात् तलदेखि माथिसम्मकै चेन अफ कमाण्ड टुटाइयो। यहीकारण पनि संघीय सरकारले महामारी फैलिएको ठाउँमा डाक्टर खटाउन सकेन।”
स्वास्थ्यसेवातर्फ जनशक्ति भर्ना र व्यवस्थापनमा संघीय सरकारले हालेको भाँजो यतिमै सीमित छैन। सबै सरकारी कर्मचारीको वृत्ति–विकासमा महत्वपूर्ण मानिएको संघीय निजामती सेवा विधेयक अढाइ वर्षदेखि संसद्मा अड्किएको छ। यो विधेयक अड्काइँदा प्रदेशहरूले स्वास्थ्यकर्मी सहितका कर्मचारीको व्यवस्थापन तथा वृत्ति–विकास सम्बन्धी कानून बनाउन पाएका छैनन्। प्रदेशको कानून नहुँदा स्थानीय तहमा नियुक्त चिकित्सकको वृत्ति–विकासको अवसर के हुने भन्ने अन्योल छ।
प्रदेश–२ मा ६० प्रतिशत पद रिक्त
मानव विकास सूचकांकमा प्रदेश–२ शिक्षा र स्वास्थ्य सबै हिसाबले पछाडि छ। मुख्यमन्त्रीको कार्यालय र मन्त्रालयहरूमा हुने हरेकजसो समीक्षा बैठकमा प्रदेशभित्र झण्डै ६० प्रतिशत स्वास्थ्यका जनशक्ति रिक्त रहेको आँकडा प्रस्तुत हुन्छ।

स्रोत: स्वास्थ्य मन्त्रालयबाट प्राप्त स्वास्थ्यकर्मीको दरबन्दी र कार्यरत जनशक्तिको तथ्यांकलाई बिश्लेषण गरी तयार पारिएको । चार्ट– ४
प्रदेशको स्वास्थ्य सेवा कति दयनीय छ भन्ने एउटा उदाहरण हो, सर्लाहीको मलंगवास्थित जिल्ला अस्पताल। यहाँ सिकिस्त बिरामीलाई आवश्यक पर्न सक्ने भेन्टिलेटर त छ तर, त्यो चलाउने र बिरामी हेर्ने विशेषज्ञ चिकित्सक छैनन्। शिशुको सघन उपचारकक्ष (एनआईसीयू)को पूर्वाधार बनाउन रु.३ करोड बराबरको उपकरणहरू खरीद गर्ने ठेक्का अन्तिम चरणमा छ, तर बालरोग विशेषज्ञको खोजी भइरहेको छैन।
अस्पतालमा सबै ८ जना विशेषज्ञ चिकित्सकको दरबन्दी वर्षौंदेखि रिक्त छ। पाँच जना मेडिकल अफिसरमध्ये तीन जनाको पद रिक्त छ। पाँच जना छात्रवृत्ति करारका चिकित्सकले अस्पताल धानेका छन्।
प्रदेश–२ को सामाजिक विकास मन्त्रालयमा स्वास्थ्य महाशाखा प्रमुख रहेर गएको वैशाखमा मलंगवा अस्पतालको मेडिकल सुपरिटेन्डेन्ट भएका नवलकिशोर झा भन्छन्, “हामीले माग गरेका छौं तर, लोकसेवाले सबै पदपूर्ति हुने गरी सूचना निकालेको देखेका छैनौं।”
सिरहा, गौर र जनकपुरका अस्पतालको कथाव्यथा पनि सर्लाही भन्दा फरक छैन। सिरहा अस्पतालका निमित्त मेडिकल सुपरिटेन्डेन्ट डा.नागेन्द्र यादव अस्पतालका एकमात्र विशेषज्ञ चिकित्सक हुन्। दरबन्दीचाहिं १० जना विशेषज्ञ चिकित्सकको छ। २०७३ सालमा १५ बाट ५० शय्यामा स्तरोन्नति भएको यो अस्पतालमा स्थायी दरबन्दीमा नियुक्तिका लागि लोकसेवा आयोग (२०७४ सालपछि प्रदेश लोकसेवा आयोग)मा माग पठाउनुपर्नेमा नपठाएको स्वीकार्दै डा.यादव भन्छन्, “आयोगले गत वर्ष साउनमा मौखिक रूपमा त सोधेको थियो तर, लिखित केही मागेन।”
जनकपुर अस्पतालमा २५ जना विशेषज्ञ चिकित्सकको दरबन्दीमा १९ जनाको पद रिक्त छ।
प्रदेश–२ लोकसेवा आयोगले गत जेठ अन्तिम साता सातजना विशेषज्ञ चिकित्सककोे विज्ञापन निकाल्यो। त्यसपछि ३२ असारमा १७ जना विशेषज्ञ चिकित्सक र दुईजना मेडिकल अधिकृतका लागि विज्ञापन गर्यो। आयोगका प्रवक्ता गंगेश गुंजन झाका अनुसार अब नर्स लगायतका स्वास्थ्यकर्मीको विज्ञापन गर्न मात्र बाँकी छ।
अस्पतालहरूले सामाजिक मन्त्रालय र मन्त्रालयले मुख्यमन्त्री कार्यालय हुँदै स्वास्थ्य जनशक्तिको माग लोक सेवामा पठाउनुपर्छ।
त्यसो भए अस्पतालहरूले नै चिकित्सक माग नगर्ने वा गरिहाले सामाजिक विकास मन्त्रालय वा मुख्यमन्त्री कार्यालयमै अड्किने गरेको हो त ? हामीले मुख्यमन्त्री कार्यालयका प्रवक्ता यामप्रसाद भुसाललाई गएको चार वर्षमा संघीय र प्रदेश लोकसेवा आयोगमा के कति स्वास्थ्य जनशक्तिको माग पठाइयो भनेर फोन र इमेलबाट सोध्यौं। शुरूमा बुझेर सूचना दिने बताएका भुसालले पछि आफूभन्दा माथिल्लो तहका विष्णुराज ढकाललाई सम्पर्क गर्न टेलिफोनबाटै सुझाए। ढकालले पनि प्रमुख सचिव गोकर्णमणि दुवाडी काठमाडौं गएकाले फर्केपछि कुरा गर्ने भने। दुवाडीसँगै सूचना माग गर्दा शुरूमा दिन्छु भने पनि पछि सम्पर्कमै आएनन्।
स्वास्थ्य सेवा ऐनमा स्वास्थ्य सेवाको कुनै पद रिक्त भएमा सोको जानकारी एक महीनाभित्र लोकसेवा आयोगलाई दिनुपर्छ। सो अवधिभित्र सूचना नदिने सम्बन्धित निकायका पदाधिकारीलाई विभागीय कारबाही समेत हुने व्यवस्था छ। तर, अहिलेसम्म कसैले यस्तो कारबाही भोगेका छैनन्।
आफन्त नियुक्तिका लागि करार
खोज्दै जाँदा देखिन्छ, सरकारी अस्पतालहरू मूलतः छात्रवृत्तिमा पढेका करारमा नियुक्त चिकित्सकहरूले धानेका छन्। जनकपुर, सिरहा र मलंगवा अस्पताल प्रतिनिधिमूलक उदाहरण हुन्। छात्रवृत्ति पाएर चिकित्सक भएकाहरूले दुई वर्ष अनिवार्य सेवा गर्नुपर्ने भएकाले अस्पतालहरूले स्थायीे चिकित्सकको माग नै नगर्ने प्रवृत्ति जड भएर बसेको छ। ‘एक पटकमा तीन–चार जना करारका चिकित्सक नियुक्त गर्ने, तिनको म्याद सकिएपछि पुनः अर्को समूहलाई करारमा राख्ने’– सरकारी अस्पतालहरूमा ‘करार–सेवा’को व्यूह संरचना नै बनाइएको छ।
चिकित्सक पदपूर्तिका लागि देखिएको संघीय सरकारको उदासीनता कतिपय अस्पताल प्रशासन नेतृत्वका लागि मौका पनि बनेको छ। जसअन्तर्गत अस्पतालहरूले चिकित्सकको दरबन्दी पदपूर्तिका लागि माग नगर्ने बरु अस्थायी दरबन्दी स्वीकृत गराई नियुक्त गर्ने प्रवृत्ति मौलाएको छ। संघीय सरकारले करारमा नियुक्तलाई पनि स्थायी चिकित्सककै बराबर तलबभत्ता पठाउने हुँदा ‘आफ्ना’लाई नियुक्त गर्न पाइने भएकाले पनि करार–मोह मौलाएको सरकारी अस्पतालका एक चिकित्सकले हाकाहाकी सुनाए।
लुम्बिनी प्रादेशिक अस्पताल, बुटवलका एक विशेषज्ञ चिकित्सक नाम उल्लेख नगर्ने शर्तमा भन्छन्, “स्थायी डाक्टर नियुक्तिमा ढिलाइ हुनुमा करारमा आफ्ना मान्छे राख्न पाइनु पनि एउटा प्रमुख कारण हो।” उनले अस्पताल प्रशासनले करार नियुक्तिमा बढी रुचि राख्नु र कर्मचारी समायोजन लम्बिंदै जानु संयोग मात्रै नभएको दाबी गरे।
हेटौंडास्थित प्रादेशिक अस्पतालमा कार्यरत एक विशेषज्ञ चिकित्सकले त रिक्त दरबन्दी पनि लुकाएर राखिदिने र लोकसेवा आयोगमा माग नै नजाने गरेको सुनाए। उनले भने, “यसको अन्तर्य अस्पतालमा कार्यरत एकाध चिकित्सकले बिहान बेलुका निजी क्लिनिकमा काम गरेर हुने कमाइ अरूसँग बाँड्न नचाहनु हो। उनीहरू अस्पताल प्रशासनसँग मिलेर त्यहाँ अरू कोही चिकित्सक नआउन् भनेर लोकसेवामा माग पठाउन दिंदैनन्।”
 र, यो कुरा असारको तेस्रो साता डा.अरुण शाहले जनकपुर अस्पतालमा आफन्तको बच्चा जन्मिएलगत्तै श्वासप्रश्वासमा समस्या आएपछि एनआईसीयूमा राख्न खोज्दा भोगेको समस्याबारे ‘डक्टर्स सोसाइटी अफ नेपाल’ नामको फेसबुक ग्रुपमा गरेको ‘पोष्ट’बाट झनै स्पष्ट हुन्छ। उनले लेखेका थिए, ‘यो अस्पतालको एनआईसीयू राम्रो छ भन्ने सुनेको थिएँ, तर त्यहाँको भेन्टिलेटर कसैलाई पनि चलाउन आउँदैन भनेर सबैजना पन्छिए…।’
र, यो कुरा असारको तेस्रो साता डा.अरुण शाहले जनकपुर अस्पतालमा आफन्तको बच्चा जन्मिएलगत्तै श्वासप्रश्वासमा समस्या आएपछि एनआईसीयूमा राख्न खोज्दा भोगेको समस्याबारे ‘डक्टर्स सोसाइटी अफ नेपाल’ नामको फेसबुक ग्रुपमा गरेको ‘पोष्ट’बाट झनै स्पष्ट हुन्छ। उनले लेखेका थिए, ‘यो अस्पतालको एनआईसीयू राम्रो छ भन्ने सुनेको थिएँ, तर त्यहाँको भेन्टिलेटर कसैलाई पनि चलाउन आउँदैन भनेर सबैजना पन्छिए…।’
हामीसँगको कुराकानीमा डा.शाहले ती बच्चालाई नजिकैको निजी अस्पताल (जनकपुर बाल अस्पताल) को एनआईसीयूमा लैजानुपरेको बताए। डा.शाहको त्यही पोस्टमा अर्का चिकित्सक महेश शाहको टिप्पणी थियो, ‘निजी अस्पतालका बिरामीको स्रोत भनेकै अञ्चल अस्पतालहरू हुन्…।’
हुन पनि जनकपुर अस्पतालका बालरोग विशेषज्ञ डा.जामुन सिंह नै जनकपुर बाल अस्पतालमा संलग्न छन्। डा.सिंहले परिवारको नाउँमा उक्त अस्पतालमा शेयर रहेको स्वीकार्दै खोपकेलाई भने, “जनकपुर अस्पतालमा कार्यालय समयभर काम गरेपछि बेलुका जनकपुर बाल अस्पतालमा काम गर्छु।”
कोरोना महामारीबीच, १५ जेठ २०७७ मा तत्कालीन अर्थमन्त्री युवराज खतिवडाले बजेट भाषणमा ‘एक चिकित्सक/स्वास्थ्यकर्मी, एक संस्था’ नीति घोषणा गरेका थिए। मन्त्रिपरिषद्ले गएको २० पुसमा त्यससम्बन्धी कार्यविधि पनि पारित गर्यो। कार्यविधिको प्रस्तावनामै ‘चिकित्सक तथा स्वास्थ्यकर्मीले एकभन्दा बढी स्वास्थ्य संस्थामा काम गर्ने परिपाटीलाई निरुत्साहित गर्दै एउटा मात्र स्वास्थ्य संस्थामा काम गर्ने वातावरण सृजना गरिने’ उल्लेख छ।
त्यस्तै स्वास्थ्यकर्मीले तलबको शतप्रतिशतसम्म भत्ता पाउन सक्ने व्यवस्था कार्यविधिमा छ। तर, पारित भएको ६ महीनासम्म पनि उक्त कार्यविधि स्वास्थ्य मन्त्रालयले सार्वजनिक गरेको छैन। सरकारी चिकित्सक संघका महासचिव डा. कीर्तिपाल सुवेदी भन्छन्, “सरकारले आकर्षक सुविधा दिएर यो नीति लागू गर्छु भने पनि एकोहोरो पेल्न मात्रै खोजेको देखिन्छ।”
स्वास्थ्य सेवा विभागका पूर्वमहानिर्देशक डा.सुशीलनाथ प्याकुरेल भन्छन्, “कार्यविधिले चिकित्सकलाई सोझै प्रोत्साहनभन्दा पनि समग्र स्वास्थ्य सेवालाई चुस्त पार्न खोजेको छ। सरकारले अस्पतालमा आवश्यक जनशक्ति र पूर्वाधार दिए मात्र सेवा चुस्त हुन्छ।”
२०४८ सालमा २ करोड जनसंख्या हुँदा स्वास्थ्य सेवामा जति दरबन्दी थियो, अहिले ३ करोड पुग्दा पनि त्यति नै छ। नयाँ खुलेका प्राथमिक स्वास्थ्य केन्द्र तथा विशेष अस्पताल बाहेक देशभरका अरू अस्पतालमा त २०४८ सालपछि स्वास्थ्यकर्मीको दरबन्दी थपिएकै छैन। डा.प्याकुरेलका भनाइमा स्वास्थ्य क्षेत्रको (कुल २६ हजार) जनशक्ति र स्वास्थ्य सेवाको मर्म बुझेका अर्थात् चिकित्सकलाई मन्त्रालयमा सचिव नबनाइनु पनि यसको एउटा कारण हो।
संघीयता कार्यान्वयनमा गएसँगै २०७५ सालमा समायोजन हुनुअघि मुलुकको स्वास्थ्य क्षेत्रमा कति जनशक्ति चाहिन्छ भनेर सर्वेक्षण गरियो तर, दरबन्दी थपिएन। भएकै जनशक्तिलाई यताउता सारियो। आर्थिक वर्ष २०७७/७८ को आर्थिक सर्वेक्षणले करार समेत मिलाएर देशभरका सरकारी अस्पतालमा २ हजार ६४० चिकित्सक कार्यरत रहेको देखाउँछ। जबकि सन् २०३० सम्म विश्व स्वास्थ्य संगठनले नै दिगो विकास लक्ष्य हासिल गर्न प्रति दश हजार जनसंख्याका लागि ६.६४ जना डाक्टर आवश्यक पर्ने भनेको छ। त्यसैगरी, २३ जना नर्स तथा मिडवाइफ र १४.८३ जना अन्य स्वास्थ्यकर्मी हुनुपर्छ। समग्रमा प्रति १० हजार जनसंख्यालाई ४४.५ जना स्वास्थ्य जनशक्ति चाहिन्छ।
जबकि अहिले सरकारी अस्पतालमा स्थायी दरबन्दीमा कार्यरत नर्सको संख्या १ हजार ६९२ मात्रै छ। त्यस्तै, अनमी ८ हजार २६३ जना मात्रै स्थायी छन्। नर्स र अनमी जोड्दा आर्थिक सर्वेक्षण २०७७/७८ मा देखाइएको कुल २० हजार ६५३ जना नर्स/अनमीमध्ये करीब आधा अर्थात् १० हजार नर्स/अनमीहरू करार सेवामै रहेको अनुमान गर्न सकिन्छ।
सरकारको प्राथमिकता– ‘पपुलिस्ट’ कार्यक्रम र भवन निर्माण
कोरोना महामारी शुरू भएपछिका १५ महीनामा सबैभन्दा हाहाकार स्वास्थ्यकर्मीको थियो। यस्तो अवस्थामा समेत स्वास्थ्य जनशक्ति नियुक्ति सरकारको प्राथमिकतामा परेन। कोरोना महामारीकै बीच आएको अघिल्लो आर्थिक वर्षको संघीय बजेट र कोरोनाको दोस्रो लहरकै बीचमा ल्याइएको यस वर्षको बजेटमा समेत स्थायी चिकित्सक नियुक्तिबारे उल्लेख छैन।
त्यस्तै, सुगममा बसिरहेका चिकित्सकलाई दुर्गममा पठाउने कुनै योजना र प्याकेज पनि ल्याइएन। यतिसम्म कि गत वर्ष नै कोरोना संक्रमितको उपचारमा खटिएकालाई दिने भनिएको शुरू तलब स्केलको शतप्रतिशत भत्ता समयमै नदिएर फ्रन्टलाइनमा खटिएका चिकित्सक र स्वास्थ्यकर्मीलाई निराश तुल्याइयो। पछि २०७६ चैतदेखि २०७७ असारसम्मको मात्रै जोखिमभत्ता दिने भनियो। तर, त्यही भत्ता पनि समयमा दिइएन। त्रिवि शिक्षण अस्पताल महाराजगञ्जमा कोरोनाका बिरामीको उपचारमा चार महीना काम गरेबापतको प्रोत्साहन भत्ता पाउन डा.अजित मल्लिकले १२ चैत २०७७ देखि २८ दिन लामो धर्ना नै बस्नुपर्यो।
कोरोनाको दोस्रो लहरमा झन् धेरै जोखिम मोलेर उपचारमा संलग्न चिकित्सक–स्वास्थ्यकर्मीका लागि उल्टै जोखिम भत्ता नै कटौती गरियो। दोस्रो लहरका कारण निषेधाज्ञा घोषणा गरिएको चार दिनपछि, गएको २० वैशाखमा देशवासीका नाममा गरेको सम्बोधनमा तत्कालीन प्रधानमन्त्री केपी शर्मा ओलीले अघिल्लो वर्षकोे शतप्रतिशत प्रोत्साहन भत्ता ५० प्रतिशतमा झारेका थिए।
तत्कालीन अर्थमन्त्री विष्णुप्रसाद पौडेलले ‘लोकप्रिय’ बजेट ल्याउने क्रममा यस वर्षको बजेटमा रु.१ हजार वृद्धभत्ता बढाए। उपचार अभावमा कोरोना संक्रमणका कारण अधिकांश ज्येष्ठ नागरिकले ज्यान गुमाइरहँदा सरकारले भने वृद्धभत्तामा थप रु.१६ अर्ब ९० करोड खर्च गर्ने निर्णय गर्यो। जबकि, यो थप खर्चको एक तिहाइ अर्थात् रु.५ अर्ब ६३ करोड मात्रैले पनि अहिले भएका विशेषज्ञ चिकित्सक र चिकित्सकको संख्या दोब्बर पार्न मात्र पुग्दैन, यसबाटै थप १० हजार नर्सलाई तलब दिन समेत पुग्छ। (हे.चार्ट– १)
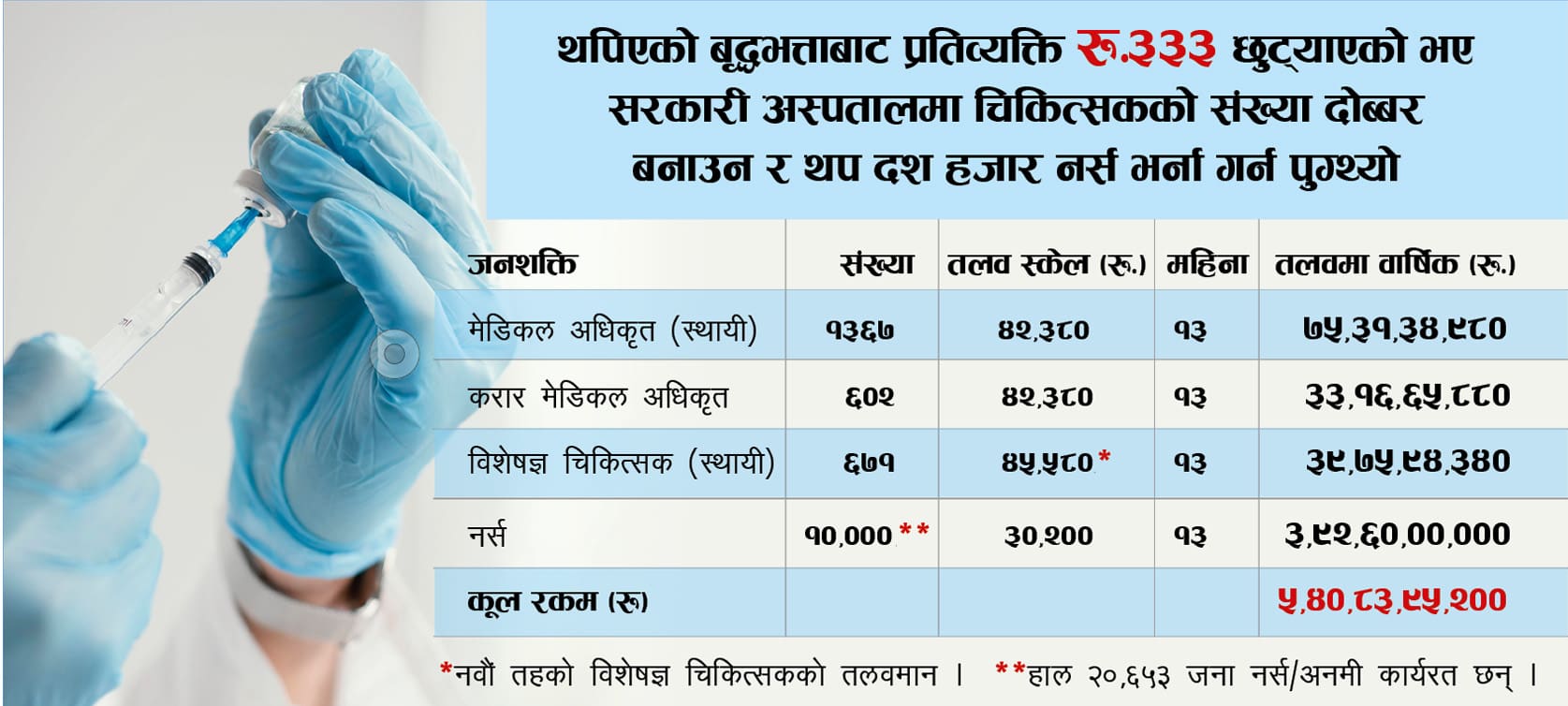
स्रोत: स्वास्थ्य मन्त्रालयबाट प्राप्त स्वास्थ्यकर्मीको दरबन्दी र कार्यरत जनशक्तिको तथ्यांकलाई बिश्लेषण गरी तयार पारिएको । चार्ट– १
अर्थशास्त्री केशव आचार्य भन्छन्, “सरकारले वर्षेनि खर्च बढाउने उक्त निर्णयको सट्टा नयाँ डाक्टरको दरबन्दी सिर्जना गर्न सक्थ्यो, तर ऊ सस्तो लोकप्रियतामै अल्झियो।”
चार वर्षअघि पुष्पकमल दाहाल नेतृत्वको सरकारले स्वास्थ्य पूर्वाधार मापदण्ड र एकीकृत स्वास्थ्य पूर्वाधार विकास परियोजना अघि सारेको थियो। जसमा प्रष्टसँग २०८१ सालसम्म तीन तहका सरकारअन्तर्गत निर्माण गर्नुपर्ने स्वास्थ्य संस्था र थप्नुपर्ने जनशक्तिबारे किटान नै गरिएको थियो।
योजनामा उक्त अवधिमा देशभर ३ हजार ३२९ वटा हेल्थ पोष्ट, ७३३ वटा प्राथमिक अस्पताल, १५ वटा द्वितीय तहका अस्पताल, १५ वटा तृतीय तहका अस्पताल, ८ वटा केन्द्रीय अतिविशिष्ट अस्पताल र ८ वटा शिक्षण अस्पताल बनाइसक्ने उल्लेख छ।
त्यस्तै मेडिकल अधिकृतको संख्या १ हजार ३६७ बाट बढाएर ६ हजार ३००, विशेषज्ञ चिकित्सकको संख्या ६७१ बाट बढाएर ३ हजार ३०० रार्याउने तथा नर्सको संख्या करीब तेब्बर बढाएर ३० हजार रार्याउने योजनामा उल्लेख छ।
त्यही योजनाबमोजिम तत्कालीन प्रधानमन्त्री केपी शर्मा ओलीले ५ पुस, २०७७ मा १५ शय्याका ३९६ वटा अस्पतालको एकमुष्ट शिलान्यास गरे। भवन निर्माणका लागि झण्डै रु.५८ अर्ब खर्चन प्रम ओलीबाट जति हतार देखाइयो त्यति नै उनी बिरामीको उपचार गर्नका लागि आवश्यक स्वास्थ्यकर्मी तयार पार्नेतर्फ भने संवेदनशील देखिएनन्। दुवै योजना निर्माणको नेतृत्व गरेका दाहाल नेतृत्वको तत्कालीन सरकारका स्वास्थ्यमन्त्री गगन थापा भन्छन्, “अस्पताल बनाउने र उपकरण खरीद गर्ने योजना टपक्कै टिपेर लागू गरियो। तर; किन हो खोइ, बिरामीको उपचार गर्नेे जनशक्तिबारे केही कार्यक्रम छैन।”
स्वास्थ्य मन्त्रालयमा प्रमुख स्वास्थ्य विशेषज्ञ समेत रहिसकेका डा.प्याकुरेल भन्छन्, “७५३ स्थानीय तहका अस्पतालमा दुईदेखि तीन जना चिकित्सक अनिवार्य चाहिन्छ। यस हिसाबले हेर्ने हो भने कम्तीमा १५०० देखि दुई हजार नयाँ चिकित्सक आवश्यक पर्छ। तर, त्यो जनशक्ति निर्माण गर्नेबारे सोचिएको देखिएन।”
कोभिड–१९ को पहिलो र दोस्रो लहरको पाठ हो– भेन्टिलेटर लगायतका उपकरणको त जोहो गर्न सकिन्छ, तर जनशक्ति जुटाउन सकिंदैन। पूर्वस्वास्थ्य मन्त्री थापा भन्छन्, “स्वास्थ्य जनशक्ति विकासका लागि हामीले संसददेखि सबैतिर नेताहरूलाई पटक–पटक आग्रह गरेका छौं, तर यो कुरा कसैले बुझेनन् वा बुझ्न चाहेनन्।”
अर्थशास्त्री केशव आचार्यको बुझाइमा सरकारको नेतृत्व र उच्च प्रशासकको ठेकेदार र आपूर्तिकर्तासँगको साँठगाँठले यसमा काम गरेको हो।
नेपाल मेडिकल काउन्सिलका पूर्व सदस्य डा.सुशील कोइराला भने अस्पताल भवन निर्माणको ठेक्का लगाउँदा हुने अतिरिक्त लाभ चिकित्सक नियुक्तिमा नहुने भएकाले भवन निर्माणमै हतार गरिएको आरोप लगाउँछन्। उनी भन्छन्, “अहिले नै चाहिने जति डाक्टर र नर्स नियुक्ति गर्ने हो भने ती जनशक्तिको चुस्त व्यवस्थापन गर्नुपर्छ र आवश्यक उपकरण पनि दिनुपर्ने हुन्छ। यस्तो काममा स्वास्थ्य अधिकारीहरूलाई जाँगर चल्दैन।”
…
कोरोनाको दोस्रो लहरपछि स्थानीय तहमै आधारभूत सुविधाको अस्पताल नभई नहुने आमधारणा बनेको छ। नेताहरूले पछिल्लो समय भेन्टिलेटरदेखि अक्सिजन प्लान्ट स्थापनाका लागि गाउँसम्मै बजेट लगिरहेका छन्। दाताबाट प्राप्त उपकरण पनि मतदाता रिझाउन गाउँमै पुगेर हस्तान्तरण गरिंदैछ। तर, जनशक्ति अभावको विषय न स्थानीय तहमा न त राष्ट्रियस्तरमा राजनीतिक मुद्दा बन्न सकेको छ।
छात्रवृत्तिमा पढेका डा.अरुण उप्रेती दोलखाको चरिकोट जिल्ला अस्पतालमा दुईवर्षे अनिवार्य सेवा सकेर महाराजगञ्जस्थित शिक्षण अस्पतालमा स्नातकोत्तर अध्ययन गरिरहेका छन्। उनको अनुभवमा ‘अत्यावश्यक उपकरण र जनशक्ति नहुँदा गाउँमा बसेर काम गर्न यति कठिन छ कि, निराशा मात्रै हात पर्दोरहेछ।’ बुझ्न कठिन छैन, उप्रेती जस्ता छात्रवृत्तिमा पढेर जिल्ला वा गाउँमा पुगेका धेरै चिकित्सकहरूलाई यस्तै निराशाले विदेश पलायन गराइरहेको हो।
त्रिभुवन विश्वविद्यालयका पूर्वउपकुलपति केदारभक्त माथेमा ती डाक्टरलाई गाउँमा पठाउन र टिकाउन राम्रो तलब र भत्ताले मात्र नपुग्ने, त्यहाँ स्थिर भएर बस्नलाई अरू धेरै कुरामा ध्यान दिनुपर्ने बताउँछन्। “ती डाक्टरहरूका छोराछोरी पढ्ने राम्रो विद्यालय पनि त्यहाँ हुनुपर्छ, होइन भने उनीहरू गाउँमा टिक्दैनन्”, माथेमा भन्छन्।
त्यसो त डाक्टरलाई गाउँमा टिकाउनै भनेर सरकारले ‘एक चिकित्सक/स्वास्थ्यकर्मी, एक स्वास्थ्य संस्था नीति’ ल्याएको छ। तर, त्यो व्यावहारिक नभएकै कारण लागू हुनै नसक्ने गरी अलपत्र छ। बालरोग विशेषज्ञ डा.सतिश कोइराला ‘जीविका नै नचल्ने तलब दिने हो भने यो सम्भव नै नरहेको’ बताउँछन्।
पूर्व स्वास्थ्यमन्त्री गगन थापा भन्छन्, “एउटा एमडी वा पीजी डाक्टरलाई सरकारी सेवा–सुविधा नबढाइकनै अर्को अस्पतालमा काम गर्न पाउँदैनस् भनेर रोक्ने कार्य अत्यन्तै नाजायज कदम हो। यसले समस्या समाधान गर्दैन।”
गाउँ–गाउँसम्म उपकरण र स्वास्थ्य जनशक्ति रार्याउनुपर्नेमा सरकारको प्राथमिकता भने निजी मेडिकल कलेज र निजी अस्पतालको स्वार्थपूर्तिमा केन्द्रित छ। कोरोनाकालकै बीच चिकित्सा शिक्षा आयोगका उपाध्यक्ष डा.श्रीकृष्ण गिरीलाई मापदण्ड नपुगेको बीएण्डसी अस्पताललाई मेडिकल कलेजको सम्बन्धन दिन ओली सरकारका पालामा धम्कीयुक्त दबाब दिइएको सार्वजनिक तथ्य यसको जबर्जस्त उदाहरण हो। डा.अरुण उप्रेती भन्छन्, “प्रम ओलीको त्यो कदम सरकारले स्थायी डाक्टर नियुक्तिभन्दा नाफामुखी मेडिकल शिक्षालाई प्राथमिकता दिएको छ भन्ने बुझ्न काफी छ।”



